Un reciente estudio a gran escala realizado en Australia, con la participación de casi 11.000 personas diagnosticadas con enfermedad de Parkinson, identificó diferencias relevantes en la manifestación de los síntomas y factores de riesgo entre hombres y mujeres.
La investigación, impulsada por el Instituto de Investigación Médica QIMR Berghofer y publicada en la revista The Lancet Regional Health, constituye la mayor cohorte activa de pacientes con esta enfermedad a nivel mundial.
El análisis confirma que los síntomas no motores, como los trastornos del sueño, el dolor y los cambios de memoria, son frecuentes y presentan particularidades según el sexo: las mujeres reportan más dolor y caídas, mientras que los hombres muestran mayor prevalencia de cambios de memoria, conductas impulsivas y exposición a factores ambientales de riesgo.
Consultado por Infobae, el médico neurólogo Alejandro Andersson (MN 65.836), director del Instituto de Neurología Buenos Aires (INBA) remarcó que “el Parkinson no es igual en hombres y mujeres”.
“Cuando pensamos en Parkinson, imaginamos temblor, rigidez, lentitud, pero hay algo que no se dice o que no se conoce, y es que el Parkinson no es igual en hombres y mujeres. Y entender esto cambia completamente cómo lo tratamos”.
Actualmente, más de 10 millones de personas viven con la enfermedad de Parkinson en todo el mundo. En Australia, la cifra asciende a 150.000 casos, con 50 nuevos diagnósticos diarios, según datos oficiales. Se proyecta que la prevalencia global se triplicará entre 2020 y 2050. Este crecimiento acelerado y el impacto económico, estimado en al menos 10.000 millones de dólares australianos anuales, evidencian la urgencia de comprender mejor la heterogeneidad clínica y los factores de riesgo asociados a la enfermedad.
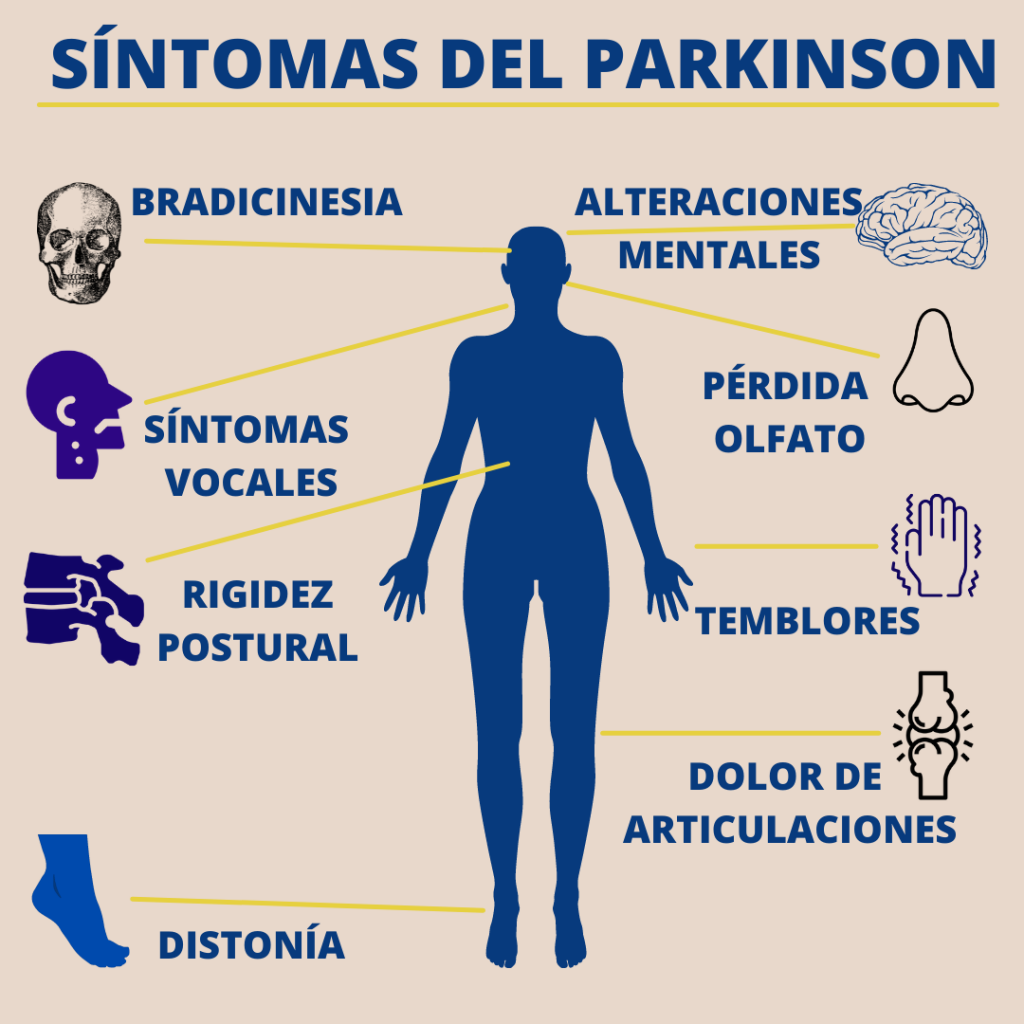
¿Qué es la enfermedad de Parkinson y cómo se manifiesta?
La enfermedad de Parkinson es un trastorno neurológico progresivo caracterizado por la degeneración de las células que producen dopamina en la sustancia negra del cerebro. Tradicionalmente, se identifica como un trastorno del movimiento, con síntomas motores como temblor en reposo, lentitud de movimientos, rigidez muscular y alteraciones del equilibrio.
Sin embargo, el estudio australiano subraya que los síntomas no motores —incluidos cambios de humor, dificultades cognitivas, trastornos del sueño y disfunción autonómica— son igualmente frecuentes y, en muchos casos, afectan más negativamente la calidad de vida que los síntomas motores.
Entre los participantes, el 52% reportó pérdida del olfato, el 65% cambios de memoria, el 66% dolor y el 66% mareos. Además, el 96% experimentó algún tipo de trastorno del sueño como insomnio o somnolencia diurna, lo que demuestra la amplitud y la intensidad del impacto no visible de la enfermedad.

El estudio australiano: metodología y alcance
El Estudio Australiano de Genética del Parkinson (APGS, por sus siglas en inglés) es una iniciativa nacional en curso, coordinada por el Instituto QIMR Berghofer. Tras un piloto en 2020, el proyecto se consolidó como investigación permanente en 2022. Se invitó a participar a más de 186.000 personas con diagnóstico de Parkinson, logrando la inclusión de 10.929 participantes a través de cuestionarios exhaustivos y recolección de muestras de saliva para análisis genéticos.
La cohorte está compuesta en un 63% por hombres, con una edad promedio de 71 años. El 79% informó diagnóstico por parte de un neurólogo y el 25% antecedentes familiares de la enfermedad. El estudio destaca por su diseño transversal, el uso de tecnología para la recolección remota de datos y la diversidad de variables recogidas, lo que permite un análisis integral de los factores clínicos, ambientales y genéticos.
Principales hallazgos: síntomas y factores de riesgo
El estudio ratifica la alta frecuencia de síntomas no motores y comorbilidades neuropsiquiátricas. Los factores de riesgo identificados abarcan tanto componentes genéticos como ambientales. La edad media de inicio de los síntomas fue de 64 años y la de diagnóstico, de 68 años. Si bien el 25% de los participantes tiene antecedentes familiares, solo entre el 10% y el 15% de los casos se atribuyen directamente a mutaciones genéticas específicas.
Respecto a los factores ambientales, el 36% reportó exposición a pesticidas, el 16% antecedentes de traumatismo craneoencefálico y el 33% empleo en ocupaciones de alto riesgo, como la agricultura o la industria petroquímica. La mayoría de los casos —entre el 85% y el 90%— resultan de la interacción entre predisposición genética, entorno y envejecimiento.

Diferencias entre hombres y mujeres en la enfermedad de Parkinson
La enfermedad de Parkinson afecta a los hombres 1,5 veces más que a las mujeres, proporción reflejada en la composición de la muestra.
El estudio revela diferencias clínicas y de exposición ambiental significativas entre ambos sexos.
Las mujeres presentan inicio de síntomas y diagnóstico a edades ligeramente menores (63,7 frente a 64,4 años y 67,6 frente a 68,1 años, respectivamente), además de mayor prevalencia de dolor (70% frente a 63%) y caídas (45% frente a 41%).
Sobre esto, Andersson indicó: “El Parkinson es aproximadamente un 50% más frecuente en hombres, pero eso no significa que en las mujeres sea menos importante; de hecho solemos decir que en ellas la enfermedad es más compleja”.
Y amplió: “En las mujeres se ven más síntomas no motores. Se ve más dolor, más fatiga, más depresión y más caídas, que podríamos definir como más sufrimiento subjetivo. En cambio, en el hombre predominan los síntomas clásicos: la rigidez, la hipomimia o cara de póquer y la expresión facial, más trastornos del habla y hay un deterioro motor mucho más visible”. Andersson remarcó además que “los hombres suelen tener más discapacidad objetiva, pero las mujeres suelen tener peor calidad de vida. Porque el dolor, la fatiga y la depresión impactan directamente en el día a día”.
Por su parte, los hombres reportan más cambios de memoria (67% frente a 61%), mayor frecuencia de conductas impulsivas, en especial conductas sexuales (56% frente a 19%), y mayor exposición a pesticidas (42% frente a 28%) y ocupaciones de riesgo (44% frente a 16%). Andersson subrayó que “esto no es casual, hay diferencias biológicas reales. Las hormonas como los estrógenos, el sistema inmunológico y el funcionamiento de las redes cerebrales hacen que no sea la misma enfermedad en ambos sexos”. Para el especialista, la neurología está cambiando y ya no se habla de un único tipo de Parkinson, sino de diferentes fenotipos, siendo la diferencia entre hombres y mujeres uno de los más importantes: “Entender esto es el primer paso para tratar la enfermedad de manera más correcta”.

Limitaciones del estudio y próximos pasos en la investigación
Si bien el APGS constituye la mayor cohorte activa sobre Parkinson a nivel mundial, presenta limitaciones en cuanto a la representatividad: el 93% de los participantes tiene ascendencia europea y la tasa de respuesta global fue inferior al 6%. Además, la información sobre los síntomas se basa en autoinformes, lo que puede introducir sesgos subjetivos. Los responsables del estudio planean incorporar controles sin Parkinson y utilizar tecnologías como teléfonos inteligentes y dispositivos portátiles para recopilar datos objetivos y longitudinales.
La continuidad y expansión del proyecto permitirán avanzar en la identificación de biomarcadores, el desarrollo de terapias personalizadas y la predicción más precisa del riesgo de enfermedad. La evidencia aportada por el estudio refuerza la necesidad de considerar las particularidades de sexo y entorno en la investigación y la atención médica del Parkinson.

Con información de Infobae.